- Story
Chronifizierung verhindern: Erste Ergebnisse des Projekts PrePaC
29.10.2025 Wie lassen sich Schmerzen behandeln, bevor sie chronisch werden? Das Projekt PrePaC der Insel Gruppe, der Berner Fachhochschule und der Fachhochschule Nordwestschweiz setzt auf einen interprofessionellen Gesundheitspfad. Erste Resultate zeigen: Frühe und personzentrierte Prävention wirkt.
Das Wichtigste in Kürze
-
Der interprofessionelle Gesundheitspfad PrePaC zeigt erste positive Effekte: Frühzeitige , personzentrierte Beratung kann das Risiko einer Schmerzchronifizierung senken.
-
Standardisierte Abläufe, aktives Nachfragen und enge Zusammenarbeit zwischen den Professionen verbessern die Patient*innenzufriedenheit
-
Prävention braucht klare Strukturen, Kooperation und Haltung.

Seit der Einführung des Gesundheitspfads für Patient*innen mit muskuloskelettalen Schmerzen in der Notfallmedizin des Inselspitals zeigt sich ein ermutigender Trend. Insbesondere Patient*innen, die nach einer akuten Schmerzepisode bereits innerhalb des ersten Monats Beratung erhielten und nach drei Monaten nochmals befragt wurden, weisen möglicherweise ein günstigeres Risikoprofil für eine Schmerzchronifizierung auf. Ob sich dieser Trend bestätigt, wird jedoch erst die abschliessende Analyse aller Projektdaten zeigen. Neben den medizinischen Outcomes konnten auch organisatorische Abläufe erfolgreich etabliert werden. Durch standardisierte Prozesse und klar geregelte Schnittstellen zwischen den Professionen konnte die Zusammenarbeit effizienter gestaltet werden. Ein Kernstück dabei: das auf Wunsch aktive Nachfragen nach dem individuellen Verlauf durch telefonische Kontaktaufnahme zwei bis sechs Wochen nach dem Notfallaufenthalt. «Viele Patient*innen fühlen sich dadurch gehört und ernst genommen», erklärt Balz Winteler, Co-Projektleiter und Schwerpunktleiter Physiotherapie. Dies stellt einen entscheidenden Faktor in der personzentrierten Versorgung dar, wie auch Schmerzbetroffene aus der Begleitgruppe des Projekts bestätigen.
415 Patient*innen im Gesundheitspfad
Seit Projektstart wurden 415 Personen mit akuten muskuloskelettalen Schmerzen aus der Notfallversorgung in den Gesundheitspfad aufgenommen. Sie erhielten eine Frühintervention mit edukativen Inhalten, die das Verständnis für die eigenen Schmerzen fördert und zur Aktivierung persönlicher Ressourcen beiträgt. 50 dieser Patient*innen haben einen Screening-Fragebogen zu psychosozialen Risikofaktoren ausgefüllt und werden über sechs Monate hinweg weiterhin eng begleitet. Je nach Bedarf werden ihnen sozialmedizinische Sprechstunden, psychologische Unterstützung oder spezialisierte Schmerzmedizin vermittelt. Im Vergleich zur herkömmlichen Versorgung bedeutet dies, dass der Kontakt kontinuierlich über verschiedene Zeiträume und Versorgungsstufen hinweg stattfindet und nicht nur punktuell.
«Durch den neuen Gesundheitspfad fühlen sich viele Patient*innen ernst genommen.»
Gesundheitspfad PrePac
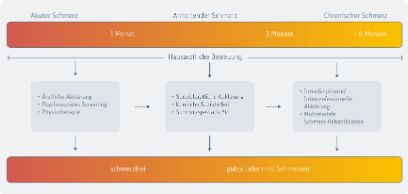
Personzentrierte Versorgung als Schlüssel
Ein zentrales Element des PrePaC-Pfades ist die Orientierung an den individuellen Bedürfnissen. Patient*innen erhalten nicht nur Informationen, sondern auch passende Unterstützungsangebote, wenn sie sie brauchen. Interessanterweise nehmen viele Betroffene nur wenige Zusatzangebote in Anspruch. Winteler vermutet, dass dies nicht aus mangelndem Interesse geschieht, sondern weil das frühe personzentrierte Gespräch bereits Wirkung zeigt und eigene Bewältigungsstrategien aktiviert. Bei sozialarbeiterischen Angeboten könnte zudem die Angst vor Stigmatisierung eine Rolle spielen.
Qualitative Interviews zur vertieften Erfassung von Patient*innenerfahrungen mit der Versorgung sind für Anfang 2026 geplant. Bereits jetzt wird ein Fragebogen entwickelt, der Rückmeldungen zu Verständlichkeit, Betreuung und Partizipation systematisch erfassen soll.
«Die Vernetzung zwischen den verschiedenen Berufsgruppen ist ein grosser Gewinn.»
Interprofessionelle Zusammenarbeit entlastet Fachpersonen
Am Pfad beteiligt sind Physiotherapeut*innen, Sozialarbeitende, Fach- und Hausärzt*innen, Psycholog*innen, IV-Berater*innen sowie weitere Schmerzspezialist*innen. Der erhöhte Koordinationsbedarf wird aktuell durch eine Sozialarbeiterin im Case Management aufgefangen. Für die anderen Fachpersonen bedeutet dies eine Entlastung, da koordinierende Aufgaben gebündelt und standardisiert werden.
Auch die interprofessionelle Zusammenarbeit selbst wird positiv bewertet. «Die Vernetzung zwischen den verschiedenen Berufsgruppen ist ein grosser Gewinn», so Winteler. «Patient*innen profitieren davon, dass die Versorgung weniger fragmentiert wirkt und Informationen gezielt weitergegeben werden.» Regelmässige Meetings fördern den Austausch zwischen den Disziplinen und sichern die kontinuierliche Weiterentwicklung des Pfads. Zusätzlich ist geplant, Expert*innen aus Erfahrung für die Vertretung der Patient*innen künftig noch stärker in den Prozess einzubinden. «Dies ist ein weiterer Schritt hin zu echter Co-Creation im Gesundheitswesen», so Winteler.
Chancen und Hürden bei der Generalisierung
Das Modell des PrePaC-Pfades ist nicht nur auf Schmerzerkrankungen beschränkt. Winteler sieht Potenzial, Elemente wie das frühzeitige Screening, interprofessionelle Präventionssprechstunden oder das Case Management auch in anderen klinischen Kontexten einzusetzen. Allerdings bleibt die Finanzierung präventiver Strukturen die grösste Hürde. «Unser System ist nach wie vor stark auf akute und kurative Leistungen ausgerichtet und grundsätzlich nicht auf eine Verschränkung zwischen Sozial- und Gesundheitswesen ausgelegt», sagt er. Prävention erfordere deshalb besondere Beharrlichkeit und Überzeugungsarbeit.
Die bisherigen Erfahrungen zeigen: Prävention funktioniert nicht «nebenbei». Sie verlangt eine konsequente personzentrierte Haltung, klare Strukturen und interprofessionelle Zusammenarbeit. Gleichzeitig verdeutlicht PrePaC, dass schon einfache Interventionen, wie das systematische Nachfragen nach dem Befinden, grosse Wirkung entfalten können. Auch wenn endgültige Ergebnisse noch ausstehen, ist das Zwischenfazit positiv. Der Gesundheitspfad bietet Patient*innen mehr Partizipation und Fachpersonen bessere Koordination. Damit setzt PrePaC einen wichtigen Impuls für ein Gesundheitswesen, das weniger auf Reparatur und stärker auf Prävention ausgerichtet ist.
Personzentrierte Gesundheitsversorgung – Notwendigkeit oder Ideal?
Personzentrierte Versorgung stellt die individuellen Bedürfnisse, Werte und Lebensumstände der Patient*innen ins Zentrum medizinischer Entscheidungen. Sie gilt als Schlüssel zu einer menschlicheren, wirksameren und nachhaltigeren Gesundheitsversorgung, doch der Weg dorthin ist komplex. Zwischen Idealbild und Alltagspraxis gilt es, Chancen und Hürden realistisch abzuwägen: Wie lassen sich Strukturen, Abläufe und Haltungen verändern, um diese Vision Wirklichkeit werden zu lassen? Unsere Beiträge zeigen anhand konkreter Projekte, wo dies bereits gelingt, welche Stolpersteine es noch zu überwinden gilt und welche Schritte nötig sind, um Person-centered Care im Gesundheitswesen zu verankern.














